Nye medisiner - nye muligheter
Statusrapporten for Legemiddelassistert rehabilitering (LAR) 2019 viser at én av tre pasienter nå er over 50 år. Det er en suksess i seg selv!
7900 mennesker er i LAR i Norge. Den største forskjellen fra tidligere år er utviklingen i hvilke medisiner pasientene kan få. Medbestemmelse knyttet til type medikament og målsetninger kan være noen av forklaringene på økt levealder i LAR. Gjennomsnittsalderen er nå på 46,1 år. Kun 75 personer er 25 år eller yngre.
Nye medisiner
Av 7900 personer meldte 188 at de bruker andre preparater enn metadon og buprenorfin mono/ buprenorfin kombipreparat.
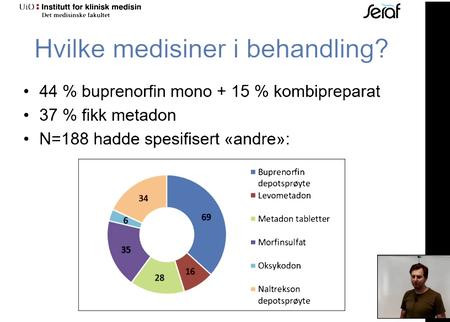
Det er kanskje spesielt interessant å se at allerede 69 personer startet med Buvidal/ buprenorfin depotsprøyte i 2019. Det er en forventning fra SERAF og rusfeltet forøvrig at dette vil øke i 2020 sammen med kanskje enda flere medikamenter innen Heroinassistert behandling (HAB) og på sikt naltrekson depotspøyte.
Relativt stabilt antall i LAR
747 personer startet i LAR i 2019, enten som helt nye eller som re-inntak. 450 var førstegangsinntak og 297 re-inntak. Resten av inntakene var overføringer mellom LARtiltak.
667 sluttet i LAR, flertallet av egen vilje, circa femti på bakgrunn av vedtak og 112 døde. Det er en liten økning fra 2018 da 651 sluttet i LAR. Antall utskrivninger ser ut til å ha stabilisert seg på rundt 700 årlig. Det betyr at mer enn 9 av 10 pasienter forblir i LAR-behandling over tid.
Antall døde har vært stabilt de siste årene og blir omtalt i rapporten som lav mortalitet på 1,3 prosent. Gjennomsnittsalder på flertallet (59 prosent) som dør av somatiske årsaker er 53 år. Gjennomsnittsalderen på de som dør av overdose (13 prosent) eller selvmord/ulykke er imidlertid 45 år. 18 prosent har ukjent dødsårsak.
Kvinneandelen er stabil på 30 prosent.
Flertallet har "god rusmestring"
To av tre oppgir at de aldri eller kun ved få enkeltepisoder bruker rusmidler. Én av tre faller inn under det rapporten kaller legemiddelassistert stabilisering, der de får tilgang til bedre helsetjenester og tilbud, men der de opprettholder et jevnlig rusbruk. Tallene på hvilke rusmidler de bruker er usikre, men benzodiazepiner og cannabis er hyppigst registrert.
Bedre kartlegging av Hepatitt-C framover
Forfatterne skriver at de framover vil forsøke å kartlegge smittestatus knyttet til Hepatitt-C bedre. Det de vet i dag er at en økende andel pasienter mottar effektiv tablett behandlig gjennom helseforetakenes infeksjonsavdelinger og gjennom et nasjonalt HepC-behandlingsprosjekt.
I utgangspunkt er alle i LAR nå aktuelle for slik behandling og pasientene bør derfor utredes med antistoff- og antigenundersøkelser. Dersom HepC antistoff er positiv, bør det også screenes for aktiv virus-antigen slik at behandling kan påbegynnes. Siden det ikke finnes HCV-vaksine er re-infeksjon med HepC mulig, noe som tilsier behovsstyrte screening undersøkelser i risikogrupper (f.eks. aktiv sprøytebruk) som da bør foretas oftere enn kun ved inntak i LAR-behandling.
Sitat fra rapporten
Store variasjoner
LAR er en del av spesialisthelsetjenesten og organisert i de enkelte helseforetakene. LAR er organisert som samarbeid mellom helseforetakets enhet for rusbehandling og helse- og sosialtjenesten i den kommunen pasienten er bosatt. Det er imidlertid store variasjoner mellom de ulike geografiske områdene. Det gjelder organisering, fastlegens rolle, medikamentvalg, medikamentdose, utleveringssted, hepC-status, boligsituasjon, andelen som får foreskrevet benzodiazepiner og målsettingen med behandlingen.
Fire sykehus har etablert lavterskel LAR, som muliggjør rask oppstart uten formell henvisning. 17 sykehus har ikke gjort det.
Det skal gjøres individuelle vurderinger, men ut fra rapporten ser det ut som om bosted betyr mest for hvilket tilbud LAR pasientene får.